変形性膝関節症
副院長 片井 学
症 状
- 膝の痛み:歩き始め、動作開始時、階段の昇り降りで痛い
- 膝が伸びづらい、曲がりづらい
- 膝(脚)が変形してきた(O脚・X脚)
- 膝がはれる(水がたまる)
原因・病態
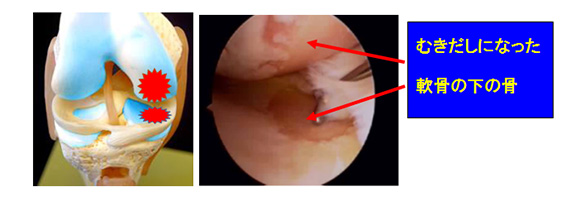
関節の骨の表面は軟骨で覆われています。正常軟骨の表面はなめらかで、関節の動きはスムーズです。しかし老化をはじめ、動作・運動による負担や体重の影響など、 長年にわたり関節に負担がかかることによって、徐々に軟骨がすり減ってきます。この状態を『変形性膝関節症』といいます。 膝関節には内側と外側があり、日本人には内側の軟骨がすり減る人が多く、進行すると脚が『O脚』に変形してきます(外側がすり減ると『X脚』に変形します)。 末期の関節症では軟骨が全てなくなり、軟骨の下の骨がむき出しになります。骨と骨が直接こすれ合うため強い関節痛を生じます。
『こころあたりはありませんか…?』
*正座ができない
*しゃがんだり、深く膝を曲げることが難しい/和式トイレがつらい
*膝を伸ばした時、膝裏が床につかない
*真っ直ぐ立った時、両膝の間に大きなすき間があく
*歩き始めが痛い
*膝がよくはれる
*昔、膝に大きなケガをした
診 断
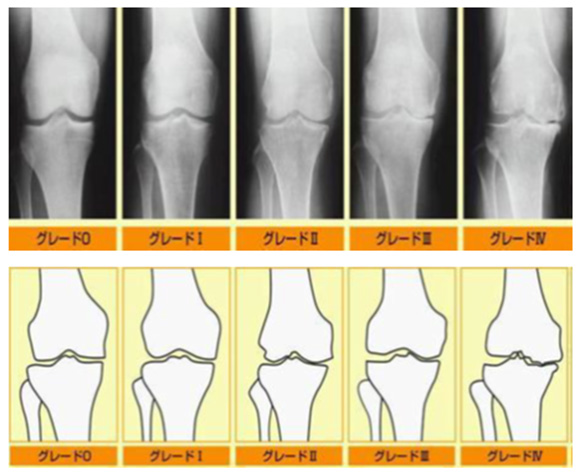
多くの場合レントゲン検査によって診断が可能ですが、MRIなどの検査・評価が必要となる場合があります。
◇変形性膝関節症の進行度◇
治 療
まずは手術以外の治療(保存療法)を行います。
進行した関節症ではこれらの保存療法で効果が出ない場合もあり、手術治療が必要となります。
手術方法
1.軟骨のすり減り方が比較的少ない場合
軟骨のすり減り方が少なく、半月板の老化・損傷や滑膜炎が主な原因と診断された場合は、関節鏡を使用した半月板部分切除術や滑膜切除術を行います。
2.軟骨のすり減り方が多い場合
軟骨のすり減り方が多い、進行した関節症では、関節鏡手術による効果が少ないため、主に人工膝関節置換術を行います。
当院で施行している人工膝関節置換術について
当院では進行した変形性膝関節症に対し、主に全人工膝関節置換術を行っています。全人工膝関節置換術は、膝関節面を切除し、特殊な金属やポリエチレンでできた人工の関節を設置する手術です。進行した変形性膝関節症による膝関節痛の改善にすぐれ、関節変形(O脚・X脚)の矯正効果もあります。関節痛の改善により日常生活動作や歩行が楽になります
対象となる患者さんについて
人工膝関節置換術は、軟骨が高度にすり減っていて、強い疼痛で日常生活に支障があり、投薬・関節注射・足底板などの治療で効果がみられない場合に行われます。
変形性膝関節症の他、関節リウマチ、骨壊死でも手術を行うことがあります。
人工関節の限界や耐用年数について
かつて人工関節は『10年もてばよい方』といわれていましたが、人工関節の改良や技術の進歩により現在では15~20年もつ症例が増えています。ただし器械の関節であるため限界があります。
- 膝の曲がりは120度前後となります。術前の膝屈伸の良し悪しは、術後の膝屈伸の良し悪しにつながります。術後はしゃがみ込み・正座など、人工関節に大きな負荷のかかる動作はできません。膝立ちも控えるべき動作の一つです。
- 毎日人工関節に負担がかかり続けることによって、人工関節と骨の間にゆるみが生じたり、人工関節の部品がこわれてしまうことがあります。
- 器械の関節であるため、現在消耗した関節を『元通りに復元する』、『若返らせる』ことはできませんが、人工関節自体の改良、手術手技や人工関節の設置を工夫することで、より正常な膝に近い関節の動きを再現する努力を行っています。
術後の痛みについて
多くの患者さんが、『手術は受けたいが、術後の痛みが心配…』とおっしゃいます。
手術時、麻酔は常勤の麻酔科専門医が担当・管理します。
従来は術後の痛みが比較的強かったですが、現在は神経ブロックのため細いチューブを入れ、麻酔薬を持続的に流すことによって術後早期の強い痛みを緩和しています。実際に患者さんからも『痛みが少ない』との評価を頂いています。
輸血について
基本的に術後は輸血が必要になります。可能な場合、事前にご自分の血液を採取・保存しておき、術後に輸血する『自己血輸血』を行っています。
※条件を満たさない場合、『自己血輸血』が行えない場合もあります。
術後のリハビリ・入院期間について
特に問題がなければ手術の翌日から車椅子乗車が許可されます。筋力が落ちたり関節が固くならないよう、できるだけ早期にリハビリを開始します。リハビリはスケジュールにそって進められ、通常術後4~6週で歩いて退院されます。
リスク・合併症について
深部静脈血栓症、人工関節感染・ゆるみ などの合併症の可能性があります。詳細については、治療の際に担当医より説明があります。
手術の前に
現在治療中の病気がある場合、その病状が安定していることが重要です。かかりつけ病院との連携も必要となります。また肥満のある方はできるだけ減量することがより良い術後成績につながります。
症例提示
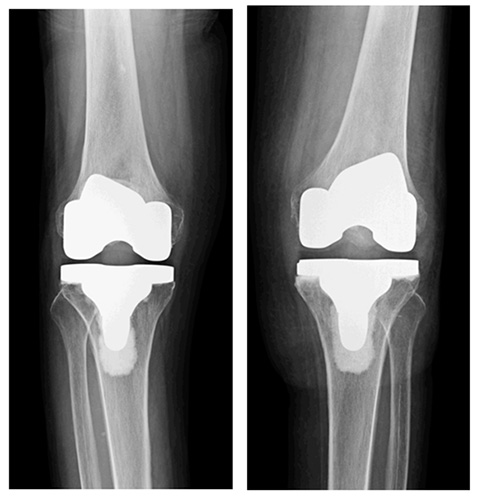
症例182歳(手術時)・女性 10年来両膝関節痛があり、他院で投薬・関節注射・装具治療などを受けていた。 膝関節痛の悪化に伴い歩行も困難となり、車椅子で当院を初診した。
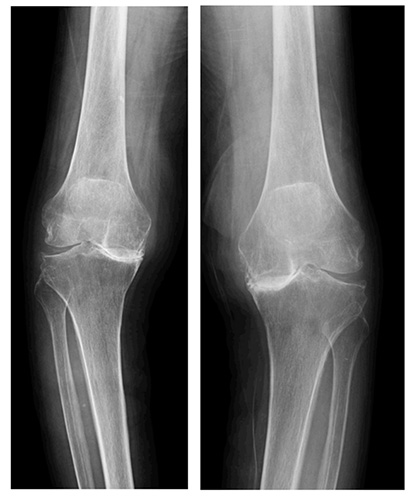
レントゲンでは両膝内側関節のすき間が完全になくなっており(=軟骨が全てすり減ってしまった状態)、さらに脛骨(すね側の骨)まですり減ってえぐれた状態になっている。痛みのみならず、立とうとすると膝が内側に曲がってしまい不安定で あるため、立つこともままならない状態であった。痛みが強い左膝に全人工膝関節置換術を行った。
術後、左膝関節痛は著しく改善した。リハビリを継続し経過良好であったが、右膝痛は依然強く自力歩行には至らなかった。左膝手術後2カ月で、右膝に全人工膝関節置換術を行った。術後、右膝関節痛も著しく改善し現在は杖なく歩行が可能である。